Информация о беременности
Материал опубликован:
Обновлён:
Прегравидарная подготовка – это комплекс диагностических, профилактических и лечебных мероприятий, которые направлены на подготовку пары к успешному зачатию, нормальному течению беременности и рождению здорового ребенка, на оценку имеющихся факторов риска и устранение или уменьшение их влияния.
Прегравидарная подготовка включает в себя:
- беседу психолога с обоими родителями;
- анализы на инфекции TORCH-комплекса: токсоплазмоз, краснуха, цитомегаловирусная инфекция и герпес;
- УЗИ органов малого таза у женщины;
- ЭКГ;
- флюорографию;
- консультации стоматолога, ЛОР-врача, окулиста, терапевта;
- cанирование очагов инфекции. Лечение выявленных заболеваний у супругов или хотя бы приведение их к ремиссии (исчезновение проявлений)
 Нормальная беременность
Нормальная беременность
– одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41,6 недель, протекающая без акушерских и перинатальных осложнений.
Нормальная беременность диагностируется при визуализации одного жизнеспособного эмбриона/плода (определяется сердцебиение эмбриона/плода) без пороков развития в полости матки при ультразвуковом исследовании (УЗИ) органов малого таза и плода.
На этапе планирования беременности необходимо пройти обследование, с целью выявления и лечение хронических заболеваний.
Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Жалобы, характерные для нормальной беременности
Тошнота и рвота. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки.
Запоры возникает в 30-40% наблюдений , геморроем заболевают 8-10% женщин.
Варикозная болезнь развивается у 20-40% беременных женщин.
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений.
Боль в спине во время беременности встречается с частотой от 36 до 61%.
Распространенность боли в лобке во время беременности составляет 0,03-3%.
Синдром запястного канала во время беременности возникает в 21-62% случаев в результате сдавления срединного нерва в запястном канале и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.


Необходимо следовать принципам ЗОЖ:
- избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость;
- избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу, делать физическую зарядку для беременных в течение 20-30 минут в день (при отсутствии жалоб и противопоказаний);
- правильно и регулярно питаться: с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна;
- избегать использования пластиковых бутылок и посуды, особенно при термической обработке в ней пищи и жидкости, из-за содержащегося в ней токсиканта бисфенола A;
- ограничить потребление рыбы, богатой метилртутью (например, тунец, акула, рыбамеч, макрель);
- снизить потребление пищи, богатой витамином A (говяжей, куриной, утиной печени и продуктов из нее);
- ограничить потребление кофеина;
- избегать употребления в пищу непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу;
- бросить курить;
- избегать приема алкоголя.
Вы должны обратиться к врачу при появлении следующих жалоб:
- рвота > 5 раз в сутки,
- потеря массы тела > 3 кг за 1-1,5 недели,
- повышение артериального давления > 120/80 мм рт. ст.,
- проблемы со зрением, такие как размытие или мигание перед глазами,
- сильная головная боль,
- боль внизу живота любого характера (ноющая, схваткообразная, колющая и др.),
- эпигастральная боль (в области желудка),
- отек лица, рук или ног,
- появление кровянистых или обильных жидких выделений из половых путей,
- лихорадка более 37,5 С,
- отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности).
Чаще всего поводом для обращения к врачу во время беременности являются боли в животе, кровяные и водянистые выделения из половых путей, сильная рвота, головная боль или головокружение, повышение температуры, отсутствие шевелений плода, нарастание отеков. При приближении родов легкие тянущие боли внизу живота постепенно сменяются регулярными болевыми ощущения, сжимающими всю матку, охватывающими поясницу и паховую область. При возникновении же резких болей, сильном напряжении матки с локальной болезненностью, опоясывающих болях в пояснице, особенно если такие боли сопровождаются рвотой или кровяными выделениями, необходимо срочно вызвать «скорую помощь». При наличии рубца на матке после кесарева сечения или других операций возникновение любых болей, в том числе и схваткообразных, требует срочной консультации специалиста. Схватки, повторяющиеся периодически, через 10-15 минут, — сигнал того, что пора ехать в роддом.
Кровянистые выделения.
При появлении кровяных выделений на любом сроке беременности необходимо немедленно обращаться к врачу. На небольших сроках это может быть первым признаком угрозы выкидыша или замершей беременности. По мере пролонгирования беременности кровяные выделения могут сообщать о позднем выкидыше или начинающихся преждевременных родах. При обращении в стационар врач уже в приемном отделении проведет осмотр, УЗИ и сможет принять решение о дальнейшей тактике ведения беременности и вовремя предотвратить возможные осложнения. После 37-38 недель обильные кровяные выделения чаще всего являются признаком очень опасного осложнения беременности преждевременной отслойки плаценты, чреватой серьезной угрозой жизни для матери и ребенка. Чаще всего отслойка плаценты случается у женщин с низко расположенной или предлежащей плацентой, поэтому на больших сроках беременности такие пациентки требуют дородовой госпитализации в стационар. Но иногда отслойка возникает и при нормальном расположении плаценты на фоне полного здоровья. В любом случае при столь грозном осложнении между появлением кровяных выделений и осмотром врача для определения дальнейшей тактики должно пройти минимальное количество времени. Поэтому, увидев значительное количество крови на белье, нужно немедленно вызвать машину «скорой помощи», чтобы максимально быстро добраться до ближайшего роддома. При обнаружении водянистых выделений на любом сроке тоже необходимо в самое ближайшее время проконсультироваться с врачом. Это может быть признаком преждевременного излития вод. При доношенной беременности чаще всего в течение 12 часов после излития вод начинаются регулярные схватки. В период от излития околоплодных вод до начала родовой деятельности необходимо находиться под присмотром врача: провести УЗИ, регулярно оценивать состояние плода на основании данных кардиотокограммы (КТГ) и качества подтекающих околоплодных вод, контролировать температуру тела, следить за развитием регулярной родовой деятельности. При отсутствии родовой деятельности в течение 12 часов врач принимает решение о методе родовозбуждения, так как длительный безводный промежуток чреват инфицированием полости матки и другими осложнениями. Но за водянистыми выделениями могут маскироваться и половые инфекции, кольпиты и нарушения нормальной флоры влагалища. В таких случаях врач берет анализы и обязательно назначает лечение, так как инфекция может проникнуть к ребенку.
Гестоз беременных.
Частым осложнением второй половины беременности является гестоз. Проявляться он может отеками разной степени, повышением артериального давления (АД), изменениями в анализе мочи, биохимическом и клиническом анализах крови. Повышение АД иногда сопровождается головной болью, особенно локализующейся в затылочной области, головокружением, появлением «мушек» перед глазами, тошнотой или рвотой. Любое изменение самочувствия, особенно если ранее врачом были выявлены признаки гестоза, требует контрольного измерения артериального давления. Иногда резкое ухудшение течения гестоза может привести к досрочному родоразрешению, так как при повышении давления страдает не только сердце, почки и головной мозг матери, но и резко сокращается приток крови к плаценте и ребенку, из-за чего малыш может испытывать кислородное голодание. Задача врача — вовремя обнаружить угрозу здоровью матери или плода и провести соответствующее лечение либо определиться с тактикой родоразрешения. При повышенном значении АД и плохом самочувствии даже при постоянном приеме препаратов для снижения давления необходимо немедленно вызвать «скорую помощь».
Вирусные инфекции.
Сложно представить себе беременную, живущую в абсолютно стерильном пространстве и ни разу за девять месяцев не столкнувшуюся с людьми, болеющими острыми вирусными заболеваниями. Тем более что во время вынашивания младенца иммунитет снижается и существует высокая вероятность инфицирования. Далеко не все препараты, применяемые до беременности, разрешены в этот период, поэтому любые проявления вирусной инфекции у беременной требуют консультации терапевта. При повышении температуры до 37,5 °С и удовлетворительном состоянии необходимо срочно обратиться к участковому терапевту, для назначения адекватной и безопасной для ребенка терапии. При повышении температуры выше 37,5градуса или при резком нарастании проявлений инфекции: сильном кашле, слабости, ознобе, одышке необходимо вызвать врача на дом! Телефон 9-04-07.
Частота шевелений плода.
За время беременности женщины регулярно посещают акушера-гинеколога, сдают необходимые анализы, проходят важные обследования (УЗИ, КТГ) и консультируются у представителей различных специальностей. Но ни один врач не может мониторировать состояние матери и ребенка круглосуточно и ежедневно. Очень важно дать информацию об опасных признаках, которые могут возникнуть на любом сроке беременности, для того чтобы женщина могла вовремя обратиться к акушеру — гинекологу и предотвратить возможные неприятности. Один из признаков беременности, которые в состоянии почувствовать только будущая мама — это шевеления плода. При хорошем самочувствии и достаточном питании ребенок шевелится не менее 10 раз в день. Если шевелений не чувствуется в течение четырех часов, если ребенок не реагирует на привычные раздражители — прием пищи, музыку, поглаживания живота — следует немедленно обратиться к врачу для прослушивания сердцебиения плода, проведения ультразвукового исследования или кардиомониторирования состояния плода. Активные шевеления или ощущение икания малыша чаще всего не являются признаком недостатка кислорода. Однако если по ощущениям поведение малыша слишком сильно отличается от привычного, нужно обратиться к врачу для контроля за состоянием плода. Наиболее информативным и современным методом оценки состояния плода является КТГ, которое проводится каждой беременной и которое отражает на бумаге частоту сердечных сокращений плода
Во время беременности необходимо пройти обследование
- Определение антител классов M, G к ВИЧ-1/2 в крови, антител к поверхностному антигену вируса гепатита В, антител классов М и G к вирусу гепатита С , антител к бледной трепонеме, антител класса G и класса M к вирусу краснухи;
- Определение основных групп по системе AB0 и антигена D системы Резус . Определение антирезусных антител при 1-м визите, затем при отсутствии антител в 18-20 недель беременности и в 28 недель беременности у резус-отрицательной беременной;
- Биохимический общетерапевтический анализа крови, коагулограмма;
- Проведение перорального глюкозотолерантного теста с 75 г глюкозы в 24-28 недель беременности;
- Общий (клинический) анализ крови;
- Исследование уровня тиреотропного гормона (ТТГ);
- Общий (клинический) анализ мочи;
- Микробиологическое культуральное исследование средней порции мочи на бактериальные патогенны на выявление бессимптомной бактериурии;
- Микроскопическое исследование влагалищных мазков;
- Цитологического исследования микропрепарата шейки матки;
- Определение антигена стрептокока группы В в отделяемом цервикального канала в 35-37 недель беременности.
Инструментальные диагностические исследования
Проведение УЗИ плода при сроке беременности 11-13 недель, 18-20 недель и в 30-34 недели.
Анализы необходимые для сдачи при планировании беременности
|
Для мамы |
Для папы |
|
|
Гинекологические исследования: |
Анализ крови: |
|
|
Первичный гинекологический мазок: Характер отделяемого; Уровень pH; Определение Candida; |
Общий клинический анализ крови |
Общий анализ крови |
|
определение группы и резус-фактора крови |
||
|
Общий анализ мочи |
||
|
Анализ на антитела к вирусам кори, краснухи, вертяной оспы, бедной трепонеме, ВИЧ |
||
|
Анализ определения уровня железа |
Анализ крови на RW |
|
|
Мазок для анализа методом ПЦР: · Хламидиоз; · Гонорея; · Трихомониаз; · Микоплазмоз. |
||
|
Анализ крови из вены на уровень глюкозы |
||
|
Определение концентрации ТТГ и свободного Т4 |
||
|
Мазок на цитологический анализ |
Определение уровня витамина D |
Анализ крови на резус-фактор и группу |
|
Определение антител к вирусам кои и ветряной оспы |
||
Беременность не является противопоказанием к проведению вакцинации. Вакцинацию не желательно проводить в I триместре беременности. А вот во II и III триместрах можно и даже нужно.
Если будущая мама сделает прививку от гриппа, то это обеспечит детям первых месяцев жизни эффективную защиту против этого вируса. Саму же женщину прививка от гриппа защитит от осложнений, которые могут привести к неблагоприятным последствиям как для самой беременной, так и для ее будущего ребенка.
В экстренных ситуациях при укусе животного допускается введение беременной женщине вакцины против бешенства. Это жизненно необходимо, так как развитие инфекции в 100% случаев приводит к летальному исходу. Вакцина против бешенства не содержит живых вирусов, поэтому ее применение безопасно.
Но есть и вакцины, которые категорически противопоказаны беременным женщинам. Так, нельзя вакцинировать будущих мам против туберкулеза (БЦЖ), менингококковой инфекции, кори, краснухи, паротита (КПК), ветряной оспы, брюшного тифа.
Вакцинация против дифтерии и столбняка проводится взрослому населению один раз в десять лет. Поэтому если в течение последних десяти лет женщина не делала прививки против этих инфекций, то при планировании беременности ей необходимо сделать очередную ревакцинацию препаратом АДСМ (дифтерийно-столбнячный анатоксин). Кроме того, в случае травмы, укуса животными проводится экстренная профилактика столбняка.
За полгода до беременности рекомендуется провести вакцинацию против гепатита В. Вакцина против гепатита В также не содержит живого вируса, поэтому она безопасна для плода. Во время беременности вакцинация против гепатита В рекомендована только женщинам, входящим в группу высокого риска. Например, сотрудницам салонов красоты.
За 3-6 месяцев до планируемой беременности рекомендуется провести вакцинацию против краснухи, кори, паротита (КПК). Ведь, например, корь, перенесенная во время беременности, повышает риск преждевременных родов. У женщины может родиться мертвый ребенок. Краснуха у беременной часто становится причиной развития аномалий плода. Эпидемический паротит, перенесенный в первом триместре беременности, также самым печальным образом может отразиться на еще не родившемся ребенке и даже привести к его гибели в утробе матери.
За месяц до наступления беременности рекомендуется провести вакцинацию против ветряной оспы. Это тоже очень грозная инфекция, которая может вызвать патологию зрения, а также задержку умственного и физического развития ребенка.
|
Фолиевая кислота |
Кальций |
Железо |
Витамин D |
|
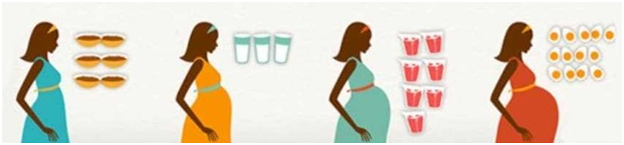
Если ты планируешь беременность, то тебе необходимы 800 мкг фолиевой кислоты каждый день – такое количество содержится в 3 чашках отварного шпината. Ты должна получать это количество фолиевой кислоты на протяжении всей беременности |
Тебе необходим кальцый в количестве 1000мг в день – это чуть более 3 чашек молока. Если ребенку для развития не хватает кальция, он будет брать его из твоих костей. |
Во втором триместре количество твоей крови увеличивается а 50%, так что тебе нужны 27 мг железа ежедневно, это количество содержится в 7 чашках фасоли |
Тебе необходимы 600МЕ витамина D в день – такое количество содержится в 13 вареных яйцах. Витамин D особо важен во время беременности, по этому, если ты мало бываешь на солнце, его дефицит надо восполнять едой. |

Всем интересно, полезно ли женщине вынашивать и рожать ребенка? Ведь организм за это время полностью изменяется.
Женский организм уникален, ведь только женщины способны к деторождению. Мужчины – сильный пол, обладающий многими достоинствами: крепкой мускулатурой, аналитическим умом, выносливостью. Но они не способны зачать, выносить и родить маленькое существо, частичку себя. Природой такая возможность дана только женщинам, причем сравнить ее можно разве что с чудом. Только вдумайтесь: в один прекрасный день внутри женского организма начинает развиваться будущая жизнь, она растет, питается, отдыхает, шевелится. Этот период своей жизни женщина всегда будет вспоминать с нежностью, забудутся неприятные ощущения по утрам, тянущие боли в пояснице и болезненные схватки. А вот забыть, как внутри шевелится малыш, щекоча ваше тело нежными ручками и ножками, просто невозможно!
Организм женщины предназначен для вынашивания, рождения и вскармливания ребенка. Если женщина старается в течение жизни обмануть естественные процессы, предохраняясь от беременности, природа наказывает гормональными сбоями, заболеваниями в молочной железе и детородных органах. В этот период у женщины исчезают гинекологические заболевания, связанные с гормональными нарушениями.
Большинство девушек, страдающих болезненными месячными, после беременности и родов смогут вздохнуть спокойно. Чаще всего болезненные спазмы уходят в забвение. Это связано с изменением гормонального фона у молодой мамы.
Заботясь о будущем малыше, женщина старается питаться полезными продуктами, что положительно сказывается на общем состоянии организма беременной. Как правило, будущая мама избавляется от вредных привычек, если таковые имелись до беременности. Такой отказ тоже положительно влияет на весь организм.
С наступлением беременности будущая мама больше обращает внимание на свое здоровье, заботясь о малыше. Она старается больше отдыхать, гулять на свежем воздухе, соблюдать режим дня. Все это позитивно отражается на состоянии ее здоровья и внешнем виде.
Можно посетить курсы для будущих родителей, где есть возможность завести новые знакомства, которые разделяют общие интересы. Что впоследствии может стать крепкой дружбой или возможно перерасти в деловые отношения.
Налаживаются замечательные отношения с близкими людьми, в особенности с мужем. Сами отношения становятся намного теплее и нежнее.
Беременность омолаживает организм женщины, особенно это касается мамочек после 35-40 лет. «Поздние мамы» после рождения ребенка вновь ощущают себя молодыми. Это и неудивительно, за время беременности изменился гормональный фон, что положительно влияет на месячный цикл и внешний вид. Беременность и роды в зрелом возрасте восстанавливают регулярность менструаций, если с этим были проблемы.
Некоторые женщины агрессивно воспринимают выражение «польза беременности». Сразу с горечью начинают перечислять появившиеся после родов проблемы:
- посыпались зубы;
- появились растяжки и лишний вес;
- хронические запоры;
- выпадают волосы;
- хроническая усталость, ребенок не дает отдохнуть;
- послеродовая депрессия.
А не мы ли в большей части этих проблем виноваты? Ведь если о своем здоровье подумать заранее, этих проблем могло бы не быть!
- Чтобы сохранить зубы здоровыми во время беременности и кормления грудью, до наступления беременности они должны быть вылечены. Затем, правильно организовав свое питание и прием витаминов, удерживать баланс кальция в организме. И обратите внимание, что у небеременных подруг тоже зубы портятся, если их не лечить.
- В появлении растяжек и лишнего веса виновата, прежде всего, наследственность. Но и сами мы иногда наплевательски относимся к своему здоровью. Так уж повелось, что с самых первых дней беременности окружающие начинают подкармливать будущую маму «за двоих». Да и беременная часто проявляет слабость, уминая булки на ночь и списывая на то, что ведь хочется в этом положении иногда нарушить режим. В результате за 9 месяцев незаметно набралось 15-20 лишних килограммов, скинув которые, мы и найдем те самые растяжки.
- Возникновение запоров во время беременности и после родов тоже во многом связано с питанием. Употребление свежих овощей и фруктов, физическая активность, питьевая вода в количестве 1.5-2 л отрегулируют работу кишечника, и запоры ему будут не страшны.
- Выпадающие волосы беспокоят женщин разных возрастных групп. Чтобы они были здоровыми, надо правильно питаться и ухаживать за ними всегда, включая беременность.
- Хроническая усталость. Это просто лишняя возможность пожалеть себя. О какой усталости идет речь в наш век готового питания для детей, памперсов и городской квартиры? Вспомните наших прабабушек: они с утра должны были сбегать к колодцу за водой, напоить корову, выдоить молока, и это все до завтрака! Старайтесь правильно организовать свой день, уделяя внимание только жизненно важным делам. Если это не помогает, напишите расписание дня, конкретно указав, в какое время что делать и куда идти.
- Послеродовая депрессия. Причин возникновения этих психологических проблем множество, но в основном, если между супругами существует взаимопонимание и любовь, для депрессии просто нет места.
После успешного зачатия происходит слияние биологических систем матери и её будущего ребёнка.
И в результате включаются пусковые механизмы физиологического процесса, названного «омолаживающая сыворотка»:
- замедление старения организма;
- сверхбыстрая регенерация тканей и т. Д
Взаимосвязь поздней беременности и омоложения женского организма.
Несмотря на определённые риски, которые несёт в себе поздняя беременность, специалисты отмечают оказываемое ею положительное влияние на организм матери. В ходе вынашивания младенца в кровь женщины выбрасывается повышенное количество гормонов. Они способствуют мобилизации защитных сил организма. Женщины, имеющие хотя бы одного ребёнка, живут на несколько лет дольше своих нерожавших сверстниц.
Кроме того, в их организмах происходят следующие изменения:
- улучшение памяти и восприятия новой информации;
- поддержание высокой активности и отличной координации движений;
- увеличение некоторых долей головного мозга, спровоцированное избытком гормонов;
- повышение активности эндокринной системы и нормализация обмена веществ.
Как видим, пользы от беременности намного больше. А самое главное, у вас будет маленький человечек, которого вы будете любить всю жизнь. Он сплотит вашу семью и будет для вас источником радости.
И это далеко не весь список положительных изменений, происходящих в организме будущей мамы при кормлении и вынашивании малыша. Берегите себя и помните, что беременность благоприятно сказывается на состоянии вашего здоровья!
Нормальные роды – это роды, которые начинаются спонтанно в случае головного предложения плода в сроке беременности 37 – 42 недели у женщин группы низкого рисков начале и на протяжении всех родов. После родов мать и ребенок находятся в удовлетворительном состоянии.
Кесарево сечение: абсолютные и относительные показания
Виды кесарева сечения, показания и противопоказания
Их всего два. Плановое и экстренное.
Плановая операция делается по следующим показаниям:
- Особенности строения матки
- Крупный плод, малый таз
- Предлежание плаценты (перекрытие родовых путей)
- Рубцы на матке или опухоли
- Заболевания органов, возникшие до беременности (почки, сердце, аритмия и т.д.)
- Сложная беременность (гестоз, эклампсия)
- Положение плода тазовое или поперечное
- Многоплодие и ЭКО
- Генитальный герпес — разрез при такой операции делают горизонтальный.
Экстренное родоразрешение проводят в следующих случаях:
- Слабая родовая деятельность или ее отсутствие
- Отслойка плаценты (риск для жизни как матери, так и малыша)
- Разрыв матки
- Гипоксия плода (острая)
- Смерть матери — в таких случаях разрез делают вертикальный.
Кесарево сечение бывает двух видов:
- Плановое — операция проводится по медицинским показаниям, которые возникли еще до беременности или в период вынашивания плода.
- Экстренное — проводится в тех случаях, когда во время родов возникли серьезные осложнения, угрожающие жизни женщины или ребенка.
Среди показаний для кесарева сечения выделяют абсолютные и относительные. Как бы там ни было, следует помнить, что только врач решает, каким способом будет рожать женщина. Он же полностью отвечает за исход родов и последствия кесарева сечения для ребенка.
Абсолютные показания для операции
Абсолютные показания для проведения оперативных родов — это факторы, несущие серьезную угрозу для матери и ребенка, или патологии, при которых естественный процесс родов невозможен. К таковым относятся:
- гинекологические операции, проведенные ранее на шейке матки;
- невозможность прохождения младенца по родовым путям из-за анатомических особенностей тазовых костей или приобретенных деформаций вследствие травм или новообразований;
- крупные размеры плода и вес, превышающий 4,5 кг;
- наличие маточных рубцов в результате проведенных в прошлом полостных операций;
- отслоение плаценты раньше срока и неправильное предлежание;
- новообразования органов малого таза доброкачественного или злокачественного характера — маточные миомы, полипы, кисты и др.;
- возникшее в результате патологических родов кислородное голодание плода, угрожающее жизни ребенка;
- судороги и потеря сознания в процессе родовой деятельности;
- ребенок в матке расположен поперек, в процессе схваток расположение не изменилось;
- плод лежит ягодицами к выходу, а его вес превышает 3,6 кг.
Многоплодные беременности также являются показанием для проведения кесарева сечения, но решение врача зависит от многих индивидуальных особенностей самой роженицы, так и течения беременности.
Относительные показания
Кесарево сечение: виды, показания, последствия, плюсы и минусы Относительными считаются показания, при которых женщина допускается к естественным родам, но всегда существует риск возникновения осложнений, представляющих серьезную угрозу как для нее самой, так и для младенца.
Поэтому в таких случаях операционная всегда должна быть подготовлена для экстренной операции.
Относительными показаниями являются:
- хронические заболевания роженицы, не связанные с ее состоянием, но способные вызвать серьезные осложнения в процессе родовой деятельности, заболевания сердечно-сосудистой системы, сахарный диабет, почечная недостаточность, генитальная герпесная инфекция, болезни органов дыхания;
- первые роды после 35 лет или когда перерыв между родами слишком большой;
- затянувшееся течение беременности;
- варикозное расширение вен малого таза (опасность заключается в потенциальном кровотечении, которое сложно купировать);
- венерические заболевания матери, которыми ребенок может заразиться при прохождении по родовым путям;
- патологии, которые можно отнести к негативному акушерскому анамнезу: неоднократное самопроизвольное прерывание беременности, рождение мертвого ребенка, бесплодие на протяжении многих лет.
Важно! Ни один врач-акушер не станет рисковать жизнью пациентки и ее будущего ребенка.
В результате тщательного обследования будет принято адекватное решение о способе безопасного родоразрешения.
Программа «Школы подготовки к родам» состоит из теоретических и практических занятий. Занятия в Школе подготовки к родам проходят на базе женской консультации. Основной целью школы является психологическая подготовка будущей мамы к новым ощущениям, с которыми предстоит столкнуться в завершении беременности, родов и послеродовом периоде.
Теоретические занятия содержат темы по беременности, родам и послеродовом периоде, где подробно рассматриваются вопросы не только физиологии, но и психического состояния будущих мам в этот особенно важный период в жизни женщины.
На всех занятиях основной акцент делается на психологическую подготовку женщины к позитивному восприятию процесса родов, рассеиванию страхов, связанных с предстоящим событием и формированию уверенности и спокойствия.
Тема послеродового периода также занимает особое место, ведь не растеряться при виде новорожденного ребенка получается далеко не всем. Рассматривается вся необходимая информация для первой встречи с малышом: психология новорожденного ребенка, важность грудного вскармливания и даже пеленание, подмывание, как первые приемы установления контакта с ребенком.
Есть специальное занятие для будущих пап, где психолог расскажет о физическом и психическом состоянии мамочек после родов, об особенностях восприятия младенцем отца, о важных вопросах построения семейных взаимоотношений.
Практические занятия включают в себя тренинг дыхания в родах, методики расслабления, обучение техникам снижения физического и психического напряжения, с использованием техник визуализации и психологического программирования на благополучные роды, а так же освоению методов профилактики послеродовой депрессии и устранению страхов, с которыми часто сталкиваются беременные.
В результате посещения «Школы подготовки к родам» у будущих мам снижается страх перед родами, и появляется положительный настрой, формируются навыки правильного поведения и дыхания в родах. Наши будущие мамочки становятся более уверенными в себе, что благоприятно влияет, как на ребенка во внутриутробном периоде, так и на процесс родов и самочувствие в послеродовом периоде мамы.
Беременность
Совместные роды с мужем: за и против. Как проходят партнерские роды, кто допускается, какие необходимы документ
С каждым годом количество сторонников партнерских родов продолжает увеличиваться. Несмотря на всю свою новизну, сегодня программа является достаточно прогрессивной и пользуется популярностью среди рожениц самого разного возраста. Итак, что такое партнерские роды и как к ним подготовиться? На эти и другие вопросы ответим ниже.
Партнерские роды – особый процесс, при котором рождение ребенка сопровождается присутствием кого-либо из окружения роженицы. На родах могут присутствовать будущий отец малыша или близкие родственники женщины, а именно – мать или сестра. Рождение ребенка в присутствии родственников предусмотрено на законодательном уровне и должно быть доступно каждому.
С момента внедрения партнерских родов, врачами были отмечены положительные изменения. Однако присутствие партнера может усложнить роды – подобное наблюдалось не раз. Необходимо взвесить все за и против, просчитать риски и решить вопрос присутствия на родах близких людей1.
Важным моментом является подготовка к партнерским родам. Психологические консультации от специалистов помогут качественней подготовить участников процесса к родам. Партнеру желательно понимать свою роль, быть не просто зрителем, а прямым участником родов.
Преимущества партнерских родов
По сравнению с обычными родами процесс появления малыша на свет в присутствии близкого человека имеет ряд положительных сторон:
- спокойное состояние роженицы помогает быстрому открытию шейки матки и положительно влияет на весь процесс родов;
- партнер оказывает помощь женщине в первом периоде родов, делает ей массаж спины, засекает время между схватками, помогает организовать правильное дыхание;
- отец имеет возможность первым взять на руки своего малыша, что формирует сильную эмоциональную связь между ним и крохой.
Отец или близкий родственник оказывают действительно весомую моральную поддержку женщине во время родов.
Как получить разрешение
Совместные роды требуют следующих условий:
- Согласие со стороны беременной женщины.
- Индивидуальный родовой зал в медицинском учреждении.
- Отсутствие у партнера инфекционных заболеваний.
Медицинское учреждение может отказать в проведении партнерских родов, ссылаясь на состояние здоровья роженицы или при оперативном родоразрешении (кесарево сечение).
Отсутствие инфекционных заболеваний потребует подтверждения. Партнеру необходимо будет пройти ряд обследований, в частности:
- флюорография;
- анализ крови на ВИЧ, гепатит В и С, сифилис;
- обследование на стафилококковую инфекцию;
- получение заключения терапевта.
Естественно, этот список может принимать несколько другой вид, в зависимости от требований конкретной клиники и сопутствующих обстоятельств.

Существуют ли минусы?
Несмотря на постоянно растущую популярность процесса партнерских родов, многие женщины негативно относятся к подобной практике и предпочитают рожать ребенка исключительно в присутствии медицинского персонала. Большинство из них объясняет такое решение существованием ряда негативных аспектов, среди которых:
- появление чувства сильного стеснения перед мужчиной из-за «неэстетичного» внешнего вида во время родов;
- понимание, что муж во время появления малыша может испытать сильный стресс, что может повлиять на дальнейшую семейную жизнь.
Важно запомнить, что не стоит заставлять мужа участвовать в родах без его согласия. Если у мужчины возникают сомнения или он не уверен в себе, тогда лучше взять на роды кого-либо другого или довериться медикам.
Как проходят партнерские роды?
Перед партнерскими родами очень важно учесть все их положительные и негативные стороны, узнать все в деталях, понять, как происходит процесс на самом деле. Зачастую женщина не совсем понимает особенности партнерских родов и их возможные последствия.
Как и обычные роды, партнерский процесс включает в себя три основных периода:
- Появление первых схваток. В это время начинает открываться шейка матки. Для того чтобы процесс раскрытия не замедлялся, специалисты рекомендуют партнеру всячески помогать роженице, делать массаж спины, оказывать помощь в нормализации дыхания, смене положения тела. Известно, что если женщина будет долго лежать на одном месте или сильно нервничать, тогда шейка матки открывается плохо. Поэтому партнер должен приложить максимум усилий для обеспечения достаточной двигательной активности женщины и нормализации ее морального состояния.
- Период потуг. Это время активного изгнания плода из матки женщины. Роженица находится вместе с партнером в родильном зале и занимает положение, рекомендованное специалистами для нормального выхода малыша. По желанию, партнер может покинуть зал на время, когда ребенок появляется на свет и вернуться уже после рождения. Папа может первым взять малыша на руки, перерезать пуповину, сделать видео или фотоснимки счастливого момента.
- Появление плаценты. На данном этапе происходит выход последа из полости матки. Женщина уже практически не чувствует боли и отца просят покинуть помещение, доверив весь процесс медикам.
Случается, что в ходе активной родовой деятельности возникают осложнения процесса. При таком варианте развития событий может понадобиться кесарево сечение или другие хирургические манипуляции. Партнер в таком случае должен покинуть женщину и доверить ее здоровье врачам. Не стоит забывать о важности поддержки рожающей женщины. Только грамотный подход, внимание и забота о будущей матери способны обеспечить ей нормальные роды без осложнений и появление на свет здорового малыша. Удачных партнерских родов всем, кто считает их необходимыми для себя, и здоровья будущему ребенку или детям!






